本文
リハビリテーション科のご紹介
常勤理学療法士7名、常勤作業療法士2名、うち地域包括ケア病床専従1名が在籍しています。入院の患者さまに対してはできる限り1日2回、午前・午後のリハビリテーションを実施しています。また、3連休以上の休みがないように配慮しリハビリテーションの連続性が保たれるように努めています。

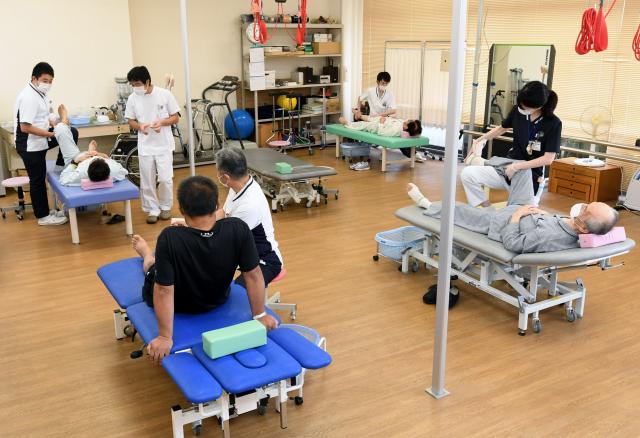
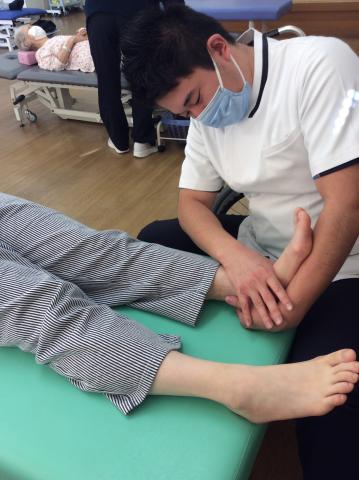
当院の理学療法
主に入院早期からの急性期医療を行っており、対象疾患は多岐にわたります。直接、在宅復帰が可能な患者さまは、退院に向けてのお手伝いもさせていただき、必要に応じて地域包括ケア病床へ転床や外来リハビリへの移行など、幅広いニーズに対応しています。

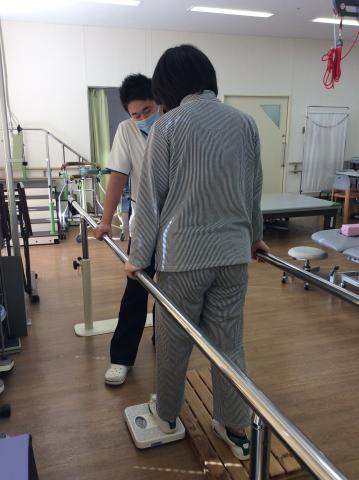
当院の作業療法
理学療法士と協働して患者さまを担当し、発症または早期から日常生活動作や家事動作に必要な機能のトレーニング、練習を実施します。上肢の外傷の患者さまの場合早期に退院される方が多いですが、外来通院の継続にて目標が達成できるようサポートしています。

主な対象疾患
- 整形外科疾患:脊椎疾患、変形性股関節症・膝関節症、大腿骨近位部骨折、上下肢の骨折、手の外科、靱帯損傷、肩関節周囲炎、胸腰椎圧迫骨折、骨盤骨折、腱損傷
- 中枢疾患:脳梗塞、脳出血、パーキンソン病、進行性核上性麻痺
- その他:外科術後、肺炎、心不全
施設基準
- 運動器リハビリテーション料(I)
- 脳血管疾患などリハビリテーション料(II)
- 廃用症候群リハビリテーション料(II)
地域包括ケア病床
入院治療後、病状が安定した患者さまに対して在宅復帰に向けた診療・看護・リハビリテーションを目的とした在宅復帰支援のための病床です。また、在宅療養中の方が病状の不安定などの理由により入院が必要となった場合、かかりつけ医から依頼を受けて入院いただく病床でもあります。
平成28年3月~地域包括ケア病床を10床新設し、平成29年4月~20床へ増床しました。退院前カンファレンスや家屋評価に積極的に参加し、ご家族さまやケアマネージャーなどと在宅サービスの意見交換ができ生活を見据えた介入が可能になりました。また、主治医や看護師との日々の意見交換は欠かさず、多職種が協働し同じ方針・目標を持って退院支援を行っています。皆さまが住み慣れた地域で暮らし続けられるようにスタッフ一同、日々研鑽し取り組んでおります。


対象となる方
- 入院治療(肺炎・骨折・手術など)により症状が安定・改善したが、在宅復帰に向けてリハビリや経過観察が必要な方。
- 自宅退院や社会復帰に向けて、リハビリテーション加療が必要な方。
- 自宅や介護施設などで加療中の方で、日常生活動作(ADL)向上のためリハビリテーションが必要な方。
- 在宅生活継続のために必要な一時的な入院(レスパイトケア)などを必要とする方(医療行為が必要で、福祉介護施設でのショートステイが受けられない方)。
回復期リハビリテーションとの違い
回復期リハビリテーション病棟は、脳血管疾患、大腿骨・骨盤などの骨折、胸腹部手術など入院適応となる疾患や病状、期間に指定があります。地域包括ケア病床は病名に関係なく、患者様の病状に応じて包括的にリハビリテーションを提供します。(例;内科疾患・発症から経過が長い方など)
チーム医療・多職種連携
リハビリカンファレンス
医師、病棟看護師、患者支援センター、リハビリテーション科スタッフによるカンファレンスを定期的に行い患者さまごとの機能評価や問題点を整理し、適切なリハビリテーションを提供できるように努めています。


病棟カンファレンス
退院時など必要に応じてカンファレンスに参加し、多職種との情報共有に努め連携を強化し、患者さまの早期退院を目指します。


退院前訪問
退院後自宅に戻られる予定の患者さまが円滑に在宅生活を送っていただけるよう自宅に訪問させていただき、家屋内外の段差、配置などの状況把握、住宅改修の提案、自宅での動作指導、生活指導を行います。
院内委員会活動
1.リスクマネジメント部会(転倒予防チーム)
多職種(医師、看護師、理学療法士、作業療法士、薬剤師)で連携し、転倒・転落の危険性がある患者さまについて情報共有を行い、病室など生活の場の評価、対策を検討することで転倒・転落予防に努めています。
2.NST委員会
BMI、血液データ(Alb,TPなど)、嚥下障害、褥瘡、胃切、食事摂取量などの情報からNST介入者をピックアップしMeetingを実施しています。食事摂取量、消費エネルギーを計算し食事量、食事形態などを検討します。その後データ変動を確認し再検討・考察しています。
3.褥瘡対策委員会
褥瘡発生率減少を目標とする中で、ポジショニングについて知識、技術の伝達を行っています。要望に応じて褥瘡回診にも参加し患者さまや疾患に応じて適切なポジショニングやクッションの位置などを提案しています。
4.在宅療養支援委員会
病院で医療を受けられた患者さま・家族が、退院後も切れ目なく必要な医療の提供と、ライフステージにあった在宅療養生活支援を安心して受けられる退院システムを構築できるよう動き出しました。
5.認知症ラウンド
多職種が協働しカンファレンス、ラウンドを行い、認知症患者の安全な療養環境を検討しています。
実習生の受け入れ
臨床実習教育にも積極的に取り組んでいます。急性期・地域包括ケア病床でのリハビリテーションを体験し、今後の臨床に役立てられるようにサポートしています。
その他の取組
院内外にて健康講座、市民公開講座などで知識や情報を共有しています。

